卵子・精子はもちろん、体外受精による受精胚をも凍結・融解して“いのち”を創る生殖医療とは?
■抗癌剤・放射線治療が生殖機能に影響
2016年10月21日の朝日新聞は、「“子どもが欲しい”希望を支援」のタイトルで、「癌にかかり、抗癌剤や放射線を使う治療が始まると、子どもをつくる機能に影響が出るため、癌の診療科と産婦人科および泌尿器科の連携が進んでいる」と報じている。
既婚の女性が子どもが欲しい場合、例えば乳癌とわかった時点で、まず排卵誘発剤の服用、または卵巣穿刺による採卵を行う。次に、採卵した卵子にパートナーの精子を体外受精し、受精卵が「受精胚」になった時点で凍結。3~4年後に癌の治療が終った段階で凍結受精胚を融解(解凍)して子宮内腔に移植し、妊娠・出産に成功したケースも少なくないという。
では、既婚の男性の場合は?男性の場合も抗癌剤や放射線の治療で精子をつくる機能が低下し、精子の数や運動率が減退して不妊の原因になる。そこで、まず、マスターベーションによる精液の中の精子、または射精障害がある場合は精巣にメスを入れて、受精可能の精子を採り出し、パートナーの採卵した卵子に体外受精を行う。そのあとは、受精卵→受精胚→凍結→融解→子宮内腔への移植と同じケースを辿り、(確率は保障できないものの)妊娠・出産となるのである。
■体外受精児の半数が凍結胚―累計21万人(日産婦統計)
上記の報道より1ヵ月前の9月16日、朝日新聞は「体外受精した受精卵をいったん凍結保存した上で融解し、子宮に移植して生まれたあかちゃんの累計が国内で21万人に達した。これは体外受精による出産のほぼ半数を占めている」と報じている。日本では、年間約100万人のあかちゃんが誕生しているが、2014年の1年間に体外受精で生まれたあかちゃんは4万7,322人(累計43万1,626人)で過去最高を更新。うち8割近い3万6,595人(累計21万4,194人)の、ほとんどが受精卵を凍結したケースで、融解して子宮に戻す方法だったとのこと。
体外受精直後の受精卵を子宮に戻すと、採卵のための薬剤の副作用で卵巣の腫れが悪化することもあるため、いったん、すべての受精卵を凍結するケースが増えている、とか。
私は数年前から、医大医学部付属看護学科の要請により、学生対象の講座を行っているが、学生の中には「いまのうちに卵子を“凍結保存”しておけば、30歳代後半に“結婚”なんてなっても安心ですよね?」と質問する女子学生もおり、「生殖技術医療の行方」を見据えながら、大いに討論すべき事案であると考えている。
では、まずは「体外受精」の解説から始めよう。
■「体外受精」の基礎知識
1978年7月25日、英国からのトップニュースが世界中に配信された。体外受精で生まれたルイーズ・ブラウンちゃんだ。この英国初の体外授精の成功に大きく貢献したのが、産婦人科医パトリック・ステプトー(1988年死去)と、32年後の2010年にノーベル賞を受賞した生物学者ロバート・エドワーズだった。
1980年代になると、体外受精の世界的な技術改良や器材、薬剤の開発が進み、1990年代以降、生殖医療は各国に普及していった。卵子を採取する方法も、超音波機器で観察しながら腟から針で採取する方法に変わり、卵巣で発育成熟する卵子を適切な時期に採取するのも、薬剤の使用で、より容易になった。現在も躍進を続けるこの生殖医療について、まずは、体外受精の“2つの方法”を図解しよう。
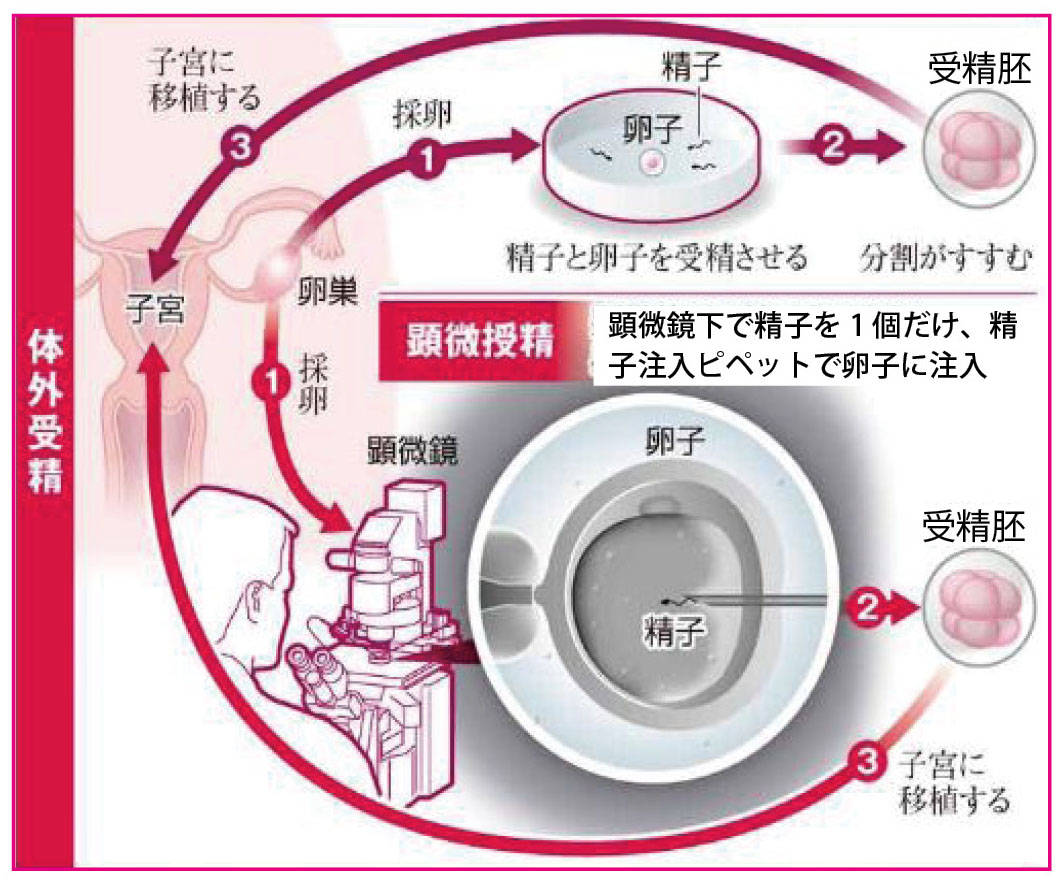
図の上は、①卵巣から卵子を採取し、夫の精子、または第三者からの提供精子を注入して、②受精卵を作り、受精卵が細胞分裂して発育が進んだ段階(受精胚)で、③子宮に移植する方法。
図の下は『顕微授精』といって、①採卵した卵子に顕微鏡下で精子を1個だけ注入。受精に成功したら、②その受精卵が細胞分裂して発育が進んだことを見極めた上で、③子宮に移植する方法だ。
顕微鏡で卵子を観察しながら、細いガラスのピペットに吸い込んだ1個の精子を、卵子の細胞質に注入する、この方法を「細胞質内注入法(ICSI)」という。 (次号に続く)